Najczęstsze pytania i odpowiedzi (FAQ)
Drodzy Pacjenci!
Poniżej znajdziecie zebrane odpowiedzi na pytania, które najczęściej zadawane są w moim gabinecie lub w mailach do mnie. Bardzo proszę pamiętajcie, że każdy z nas jest inny, to co jest dobre w przypadku leczenia jednej osoby niekoniecznie musi być właściwe dla innego pacjenta, proces leczenia u jednych trwa 1,5 roku a u innych może trwać 2,5. O najwłaściwszym sposobie leczenia powinien zawsze decydować lekarz po zapoznaniu się z konkretnym przypadkiem, dlatego moje odpowiedzi nie mogą być traktowane jako gotowe wskazania do leczenia a jedynie jako wskazówki natury ogólnej.
Zawsze w przypadku wątpliwości należy kontaktować się z lekarzem prowadzącym.
Postaram się uzupełniać listę odpowiedzi w miarę jak będą pojawiały się kolejne interesujące pytania.
1. Przed i po założeniu aparatu ortodontycznego:
- 1.1. Dlaczego warto nosić aparat ortodontyczny?
- 1.2. Jak należy przygotować się przed pierwszą wizytą u ortodonty?
- 1.3. Czy u osoby dorosłej warto jeszcze zakładać aparat ortodontyczny?
- 1.4. Czy aparat ortodontyczny przeszkadza w jedzeniu?
- 1.5. Jak długo trwa założenie aparatu?
- 1.6. Jak długo trwa wizyta kontrolna?
- 1.7. Czy powinnam wyleczyć wszystkie zęby zanim zgłoszę się do ortodonty?
- 1.8. Jak dbać o zęby podczas leczenia (noszenia aparatu ortodontycznego)?
- 1.9. Jak dbać o aparat podczas leczenia?
- 1.10. Czego nie można jeść podczas noszenia aparatu?
- 1.11. Czy mając założony aparat ortodontyczny można jeść gorące potrawy?
- 1.12. Czy zakładanie aparatu boli?
- 1.13. Czy noszenie aparatu stałego boli?
- 1.14. Czy noszenie aparatu ruchomego boli?
- 1.15. Czy mając aparat stały można używać elektrycznej szczoteczki do zębów?
- 1.16. Czy można założyć aparat jeśli ma się martwe zęby?
- 1.17. Czy podczas noszenia aparatu można żuć gumę?
- 1.18. Czy po założeniu aparatu zmienią mi się rysy twarzy?
- 1.19. Co to znaczy, kiedy aparat powoduje krwawienie?
- 1.20. Czy można zmienić ortodontę w czasie leczenia?
- 1.21. Czy można nurkować z aparatem?
- 1.22. Czy aparat przeszkadza w całowaniu?
- 1.23. Czy noszenie aparatu ma wpływ na ciążę?
- 1.24. Czy po zdjęciu aparatu pozostają na zębach ślady po zamkach?
- 1.25. Po co usuwa się zęby?
- 1.26. Co to jest recesja dziąsła i czy nie przeszkadza w leczeniu ortodontycznym?
- 1.27. Co jeść przez pierwsze bolesne dni po założeniu aparatu?
- 1.28. Czy mycie zębów po posiłku zapobiega przebarwieniom aparatu?
- 1.29. Jak szybko widać pierwsze efekty leczenia ortodontycznego?
- 1.30. Jak powinny wyglądać prawidłowo ustawione zęby?
- 1.31. Kiedy należy zgłaszać się do ortodonty (dzieci i dorośli)?
- 1.32. Czy mogę piaskować zęby jeśli mam założony aparat stały?
- 1.33. Czy do czyszczenia zębów można stosować irygator jeśli mam założony aparat stały?
- 1.34. Czy do aparatu stałego można dostawić sztuczny ząb?
- 1.35. Po co robi się zdjęcia rentgenowskie (RTG)?
- 1.36. Czy zdarza się, że ząb może nie wyrosnąć?
- 1.37. Czy to prawda, że zamki samoligaturujące są lepsze?
- 1.38. Od jakiego wieku zakłada się aparaty ortodontyczne?
- 1.39. Czy przy brakach zębów u osób dorosłych można zakładać aparaty ortodontyczne?
- 1.40. Co po zdjęciu aparatu?
- 1.41. Aparat ortodontyczny a rezonans magnetyczny
- 1.42. Czy z aparatem ortodontycznym można wykonywać zabiegi z zakresu medycyny estetycznej?
2. Rodzaje aparatów i sprawy techniczne:
- 2.1. Czy można samemu naprawiać aparat?
- 2.2. Co wpływa na przebarwienie ligatur?
- 2.3. Do czego służy wosk?
- 2.4. Co to jest maska twarzowa?
- 2.5. Co to jest pendex
- 2.6. Co to jest utrzymywacz przestrzeni
Odpowiedzi
1. Przed i po założeniu aparatu ortodontycznego:
1.1. Dlaczego warto nosić aparat ortodontyczny?
Noszenie aparatu jest główną częścią procesu leczenia ortodontycznego. Efekt leczenia ortodontycznego czyli wyleczenie z wady zgryzu umożliwia zachowanie w zdrowiu zębów, przyzębia, stawów skroniowo-żuchwowych a także dobrego samopoczucia (komfortu jamy ustnej) przez wiele lat. Pomaga też w niwelowaniu niektórych wad wymowy, służy poprawie estetyki, o którą dbamy zawsze. Fakt posiadania aparatu na zębach świadczy o naszej dbałości o zdrowie i wygląd.
1.2. Jak należy przygotować się przed pierwszą wizytą u ortodonty?
Poza zwyczajowym przygotowaniem jakim jest staranne umycie zębów nie trzeba specjalnie przygotowywać się do pierwszej wizyty. Zęby nie muszą być wyleczone, natomiast będą musiały być wyleczone przed założeniem aparatu ortodontycznego. Ustalając plan leczenia ortodonta zdecyduje, które zęby należy wyleczyć a których nie potrzeba leczyć bo np. będzie trzeba je usunąć. Podczas pierwszej wizyty ortodonta zdecyduje też czy potrzeba wykonać inne zabiegi lub badania niezbędne przed założeniem aparatu. Ogólnie można powiedzieć, że na pierwszych wizytach pacjent dowie się wszystkiego co trzeba aby skutecznie przeprowadzić leczenie ortodontyczne.
1.3. Czy u osoby dorosłej warto jeszcze zakładać aparat ortodontyczny?
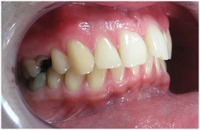
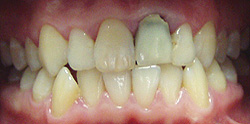
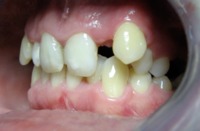
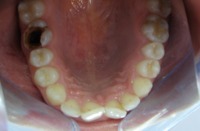
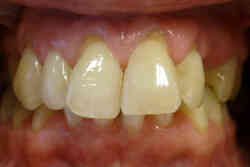
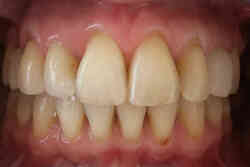
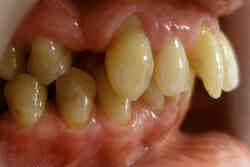
Nie ma ściśle określonej granicy wieku, do której można prowadzić leczenie ortodontyczne. Należy pamiętać, że służy ono nie tylko poprawieniu estetyki ale przede wszystkim zachowaniu w zdrowiu zębów i przyzębia. Średnia wieku naszych pacjentów to 25-40 lat. Jest to wiek, w którym często dochodzi do stłaczania się zębów lub przeciwnie, powstawania szpar między nimi, np. na skutek utraty niektórych zębów. Leczeniem ortodontycznym możemy te zęby tak poprzesuwać by powróciły do pierwotnego, prawidłowego ustawienia. Dzięki leczeniu ortodontycznemu możemy niekiedy uniknąć leczenia protetycznego, np. przesunąć zęby tak by zamknąć lukę po utraconym zębie. Dzięki leczeniu ortodontycznemu możemy lepiej przygotować pacjenta do późniejszego leczenia protetycznego. Oto przykłady:
|
przed leczeniem: |
w wyniku leczenia: |
 |
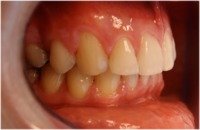 |
| Widoczna zniszczona piątka, przeznaczona do usunięcia | Zamknięta luka po usuniętym zębie |
 |
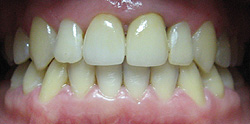 |
| Wada zgryzu, niekosmetyczna korona na siekaczu centralnym lewym | Wyleczona wada zgryzu i wymieniona korona na siekaczu |
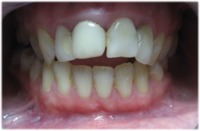 |
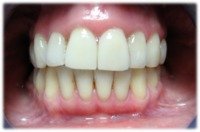 |
| Wada zgryzu i niekosmetyczne korony na siekaczach centralnych | Poprawiony zgryz i kosmetyka siekaczy |
 |
 |
| Szpary między zębami i braki obustronne pierwszych trzonowców | Zamknięte szpary między zębami i uzupełnione braki zębów |
 |
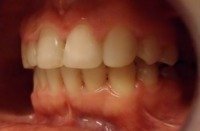 |
| Brak dwójki górnej lewej | Przesunięcie trójki w miejsce dwójki, korekta kształtu trójki |
 |
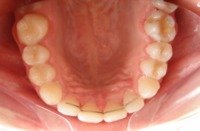 |
| Zniszczona szóstka górna prawa pacjenta, zakwalifikowana do usunięcia ze wskazań stomatologicznych | Przesunięta siódemka w miejsce szóstki |
 |
 |
 |
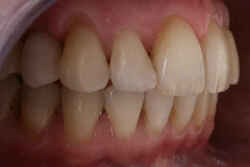 |
| Pajentka lat 48, braki zębów, szpary, rotacje, recesje dziąseł | Stan po uszeregowaniu zębów, brak rotacji, recesje dziąseł zmniejszyły się |
1.4. Czy aparat ortodontyczny przeszkadza w jedzeniu?
Aparat stały nie przeszkadza w jedzeniu ale pewnych produktów, w tym szczególnym okresie jakim jest noszenie aparatu ortodontycznego, należy unikać aby nie uszkodzić aparatu i skutecznie zadbać o higienę jamy ustnej. Więcej o niezalecanych produktach można znaleźć w punkcie 1.10. (Czego nie można jeść podczas noszenia aparatu?).
1.5. Jak długo trwa założenie aparatu?
Na założenie aparatu ortodontycznego stałego zwykle rezerwujemy około 1-1.5 godziny.
1.6. Jak długo trwa wizyta kontrolna?
Jest bardzo wiele czynników które wpływają na czas trwania wizyty kontrolnej, bardzo dużo zależy od samego pacjenta, jak dba o aparat (czy np. niezbędna jest naprawa aparatu, podklejenie zamka itp.) i higienę zębów, zależy od etapu leczenia, czy wymienia się łuki, czy trzeba wykonać czyszczenie zębów itd. Ogólnie można powiedzieć, że wizyta kontrolna trwa od 15 minut do 1 godziny.
1.7. Czy powinnam wyleczyć wszystkie zęby zanim zgłoszę się do ortodonty?
Na pierwszą wizytę u ortodonty zęby nie muszą być wyleczone, patrz też pkt.1.2. (Jak należy przygotować się przed pierwszą wizytą u ortodonty?).
1.8. Jak dbać o zęby podczas leczenia (noszenia aparatu ortodontycznego)?
O zęby trzeba dbać zawsze a w trakcie leczenia aparatem stałym szczególnie, tzn. należy więcej czasu poświęcić na higienę tak by wszystkie powierzchnie zębów i elementy aparatu oczyścić starannie. Służą do tego specjalne akcesoria do dbania o aparat i zęby, takie jak specjalne szczoteczki, wyciorki, pasty, płyny do płukania ust. Dbałość o higienę w tym szczególnym czasie pomoże uniknąć ewentualnych komplikacji i przyczynić się do sprawnego (może nawet szybszego) wyleczenia wady ortodontycznej. Wszystkie te zabiegi wymagają trochę dodatkowej pracy i zręczności manualnej ale pacjenci zwykle doskonale sobie z tym radzą. Więcej o tym jak czyścić zęby znajdziesz w dziale Higiena zębów z aparetm ortodontycznym stałym
1.9. Jak dbać o aparat ortodontyczny podczas leczenia?
Należy szczególnie uważać aby nie uszkodzić jego poszczególnych elementów do czego np. może przyczynić się spożywanie niewskazanych produktów żywnościowych, patrz pkt.1.10. (Czego nie można jeść podczas noszenia aparatu?) i pośrednio niedostateczna dbałość o higienę zębów (patrz pkt.1.8. Jak dbać o zęby podczas leczenia?). Należy też zachować ostrożność podczas uprawiania sportów, w tym wypadku pomocne mogą być specjalne ochraniacze. Warto jeszcze zwrócić uwagę na możliwość przebarwienia pewnych elementów aparatu o których mowa w punkcie 2.2. (Co wpływa na przebarwienie ligatur?).
1.10. Czego nie można jeść podczas noszenia aparatu?
Do takich produktów zaliczyć należy wszelkie produkty twarde (np. twarde owoce i warzywa - jabłka, gruszki, marchewka itp., suchary, twarde pieczywo, twarde słodycze, orzechy, tzw. słodkie batony), ciągnące i oklejających zęby (np. toffi, wspomniane wcześniej batony) próchnicotwórcze (dosładzane soki owocowe, słodkie napoje gazowane, słodycze itp.). Warto jeszcze zwrócić uwagę na możliwość przebarwienia pewnych elementów aparatu, o których mowa w punkcie 2.2. (Co wpływa na przebarwienie ligatur?).
1.11. Czy mając założony aparat ortodontyczny można jeść gorące potrawy?
Spożywanie bardzo gorących produktów jest niewskazane nie tylko ze względu na aparat ale też na stan zdrowia zębów i przyzębia.
1.12. Czy zakładanie aparatu boli?
Samo zakładanie aparatu nie boli ale jest praco- i czasochłonne, wymaga więc od pacjenta trochę cierpliwości.
1.13. Czy noszenie aparatu stałego boli?
Próg bólowy i zjawiska zachodzące podczas leczenia są sprawą bardzo indywidualną, jednych boli bardziej, innych mniej a jeszcze innych wcale. Jeśli pojawia się ból to najczęściej przez pierwsze 2-3 dni po wizycie, można wtedy zażyć zalecony przez lekarza środek przeciwbólowy. Występowanie bólu po wizycie jest zjawiskiem normalnym, świadczy o postępującej korekcie ustawienia zębów, oczywiście jeśli ból nie występuje to wcale nie znaczy że taka korekta nie zachodzi, jest po prostu dla danego pacjenta bezbolesna. W razie jakichkolwiek wątpliwości należy kontaktować się z lekarzem prowadzącym.
1.14. Czy noszenie aparatu ruchomego boli?
Sytuacja jest podobna jak w punkcie 1.13. (Czy noszenie aparatu stałego boli?) ponieważ na zęby działają podobne siły, różnica polega na tym, że w przypadku aparatu ruchomego ból ustępuje po jego zdjęciu.
1.15. Czy mając aparat stały można używać elektrycznej szczoteczki do zębów?
Ponieważ elektryczną szczoteczką do zębów nie zawsze można
dotrzeć tak dokładnie do wszystkich przestrzeni, dlatego raczej
nie zaleca się jej użycia. Jeśli jednak pacjent nie może się
rozstać z elektryczną szczoteczką na czas noszenia aparatu
powinien używać specjalnych końcówek przeznaczonych do
czyszczenia zębów z aparatem stałym. Patrz też punkty:
1.8. (Jak
dbać o zęby podczas leczenia?)
1.9. (Jak dbać o aparat
podczas leczenia?).
1.16. Czy można założyć aparat ortodontyczny jeśli ma się martwe zęby?
Martwy ząb nie jest przeciwwskazaniem do założenia aparatu, ząb musi być jednak prawidłowo przeleczony.
1.17. Czy podczas noszenia aparatu można żuć gumę?
Nie zaleca się żucia gumy podczas noszenia aparatu.
1.18. Czy po założeniu aparatu zmienią mi się rysy twarzy?
Wielkość zamków jest niewielka i nie ma wpływu na zmianę rysów twarzy, natomiast czym innym jest wpływ procesu leczenia na zmianę rysów twarzy.
1.19. Co to znaczy, kiedy aparat powoduje krwawienie?
Krwawienie zwykle związane jest z nieprawidłową higieną, która powoduje stan zapalny dziąseł a w konsekwencji ich krwawienie. Może się również zdarzyć, że pewne elementy aparatu mogą przyczynić się do otarć śluzówki (tzw. odleżyn), które również mogą powodować niewielkie krwawienia. Zwykle lekarz instruuje pacjenta jak radzić sobie w takich sytuacjach, np. poprzez zastosowanie specjalnego zabezpieczającego wosku oraz smarowanie ranki odpowiednią maścią leczniczą.
1.20. Czy można zmienić ortodontę w czasie leczenia?
Zasada jest taka, że aparat ortodontyczny zakłada, kontroluje i zdejmuje ten sam lekarz. Ma to na celu dobro pacjenta, ponieważ lekarz, który od początku sprawuje opiekę nad pacjentem ma pełną wiedzę co do stanu pacjenta na wszystkich etapach jego leczenia.
1.21. Czy można nurkować z aparatem?
Generalnie można ale wszystko zależy od typu aparatu ortodontycznego i głębokości na jakie się schodzi. Zamiar nurkowania należy koniecznie skonsultować z lekarzem prowadzącym.
1.22. Czy aparat przeszkadza w całowaniu?
Hm... podobno nie ale na pewno dostarcza niespotykanych, dodatkowych doznań...
1.23. Czy noszenie aparatu ma wpływ na ciążę?
Obecność aparatu nie ma wpływu na ciążę ale koniecznie trzeba poinformować o tym fakcie lekarza prowadzącego.
1.24. Czy po zdjęciu aparatu pozostają na zębach ślady po zamkach?
Po zdjęciu aparatu nie zostaną żadne ślady pod warunkiem, że
pacjent należycie dba o higienę. Patrz też punkty:
1.8. (Jak
dbać o zęby podczas leczenia?)
1.9. (Jak dbać o aparat
podczas leczenia?).
1.25. Po co usuwa się zęby?
Bywają takie przypadki, że wyleczenie z wady zgryzu wymaga usunięcia zęba czy zębów, a następnie poprzesuwanie pozostałych zębów aparatem ortodontycznym. Tylko dzięki takiemu zabiegowi istnieje możliwość ich ustawienia w prawidłowych warunkach zgryzowych. Decyzja o usunięciu zębów jest trudna ale czasem konieczna. Poniższe zdjęcia ilustrują dwa rodzaje najczęstszych wad (tyłozgryzy z wysunięciem zębów przednich, stłoczenia zębów) leczonych z usuwaniem (ekstrakcjami) i bez usuwania (ekstrakcji) zębów.
Tyłozgryzy z wysunięciem zębów przednich
| Przed leczeniem: | Po leczeniu: |
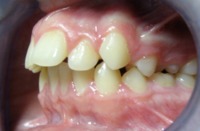 |
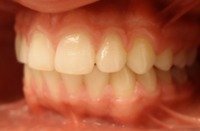 |
| z usuwaniem zębów | |
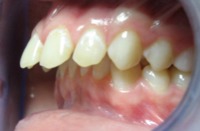 |
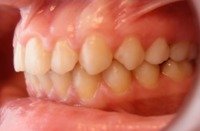 |
| bez usuwania zębów (leczenie z twin-block + aparat stały) | |
Stłoczenia zębów
| Przed leczeniem: | Po leczeniu: |
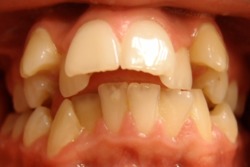 |
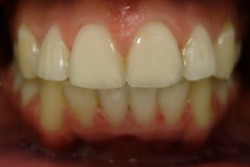 |
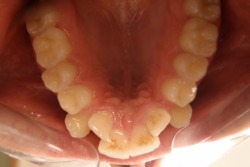 |
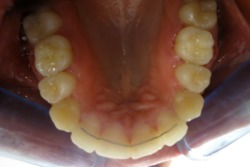 |
| z usuwaniem zębów | |
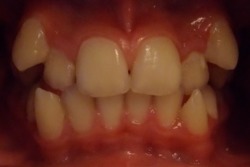 |
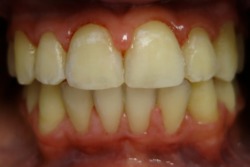 |
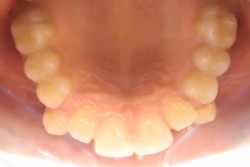 |
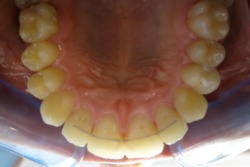 |
| bez usuwania zębów (leczenie z hyrax + aparat stały) | |
1.26. Co to jest recesja dziąsła i czy nie przeszkadza w leczeniu ortodontycznym?
Recesja jest to odsłonięcie powierzchni korzenia zęba na skutek odsuwania się brzegu dziąsła. Powstanie recesji spowodowane jest wieloma czynnikami jak np.:
- anatomia (cienki biotyp dziąsła)
- wada zgryzu (zgryz urazowy, stłoczenia,rotacje zębów)
- choroba przyzębia (zmniejszona ilość kości wyrostka zębodołowego)
- nieprawidłowa higiena (zaniedbania ale także nieprawidłowa technika szczotkowania, zbyt twarda szczoteczka)
- wadliwe wypełnienia
Obecność recesji nie jest przeciwwskazaniem do leczenia ortodontycznego ale pacjent musi być do niego przygotowany i odpowiednio prowadzony. Leczenie ortodontyczne może w niektórych przypadkach zmniejszyć recesję (korekta zgryzu urazowego), ale w innych może je nasilić (leczenie ekspansyjne).
Przykład:
|
przed leczeniem: |
w wyniku leczenia: |
 |
 |
| Recesja na górnych jedynkach | Widoczna poprawa |
1.27. Co jeść przez pierwsze bolesne dni po założeniu aparatu?
Zalecana jest dieta papkowata aby dodatkowo nie obciążać zębów, na które działa aparat ortodontyczny.
1.28. Czy mycie zębów po posiłku zapobiega przebarwieniom aparatu?
Tak. Przebarwienia aparatu mogą byś spowodowane czynnikami wymienionymi w punkcie 2.2. (Co wpływa na przebarwienie ligatur?). Jeśli już nie można było się powstrzymać przed zjedzeniem potrawy zawierającej czynnik barwiący to należy niezwłocznie po posiłku starannie umyć zęby i aparat co pozwoli zachować go dłużej w dobrej kondycji. Przypominam, że dobrym zwyczajem jest mycie zębów po każdym posiłku, beż względu na to czy nosimy aparat i jakie potrawy jedliśmy.
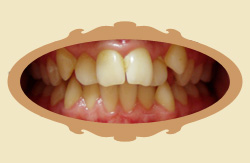
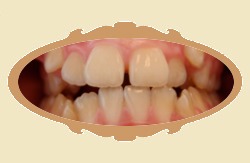
1.29. Jak szybko widać pierwsze efekty leczenia ortodontycznego?
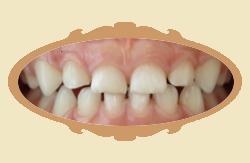
Pierwsze efekty widać zwykle dość szybko, już na pierwszej kontroli wnikliwy obserwator je dostrzeże, a w pierwszych trzech miesiącach są wyraźne. Trzeba jednak podkreślić że "przesuwanie" się zębów to złożony proces biomechaniczny, który wymaga czasu. Poniżej przykłady zmian jakie zaszły po różnych czasach od rozpoczęcia leczenia (przykłady różnych pacjentów).
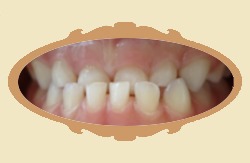 |
 |
| Przed leczeniem | Przykład: 1 MIESIĄC od rozpoczęcia leczenia aparatem ruchomym (dobra współpraca pacjenta) |
|
|
|
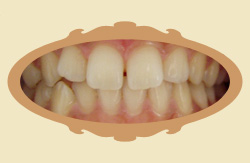 |
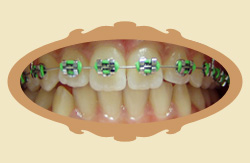 |
| Przed leczeniem | Przykład: 1 MIESIĄC od rozpoczęcia leczenia |
|
|
|
 |
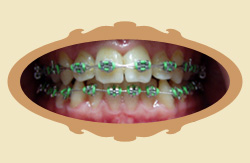 |
| Przed leczeniem | Przykład: 5 MIESIĘCY od rozpoczęcia leczenia |
|
|
|
 |
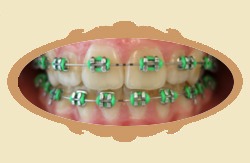 |
| Przed leczeniem | Przykład: 6 MIESIĘCY od rozpoczęcia leczenia |
|
|
|
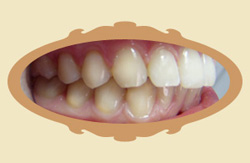
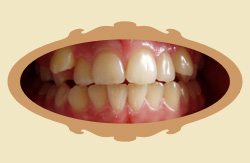 |
 |
| Przed leczeniem | Przykład: 12 MIESIĘCY od rozpoczęcia leczenia |
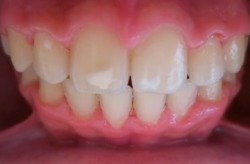
1.30. Jak powinny wyglądać prawidłowo ustawione zęby?
Jest wiele definicji opisujących prawidłowe ustawienie zębów, mówiąc w dużym skrócie, ustawienie zębów oceniamy z przodu i z boku:
|
z przodu: zęby górne pokrywają zęby dolne mniej więcej do 1/2 ich wysokości. Zęby górne i dolne kontaktują ze sobą lub może być pomiędzy nimi niewielka szpara. Linia pośrodkowa zębów górnych i dolnych powinna być zgodna, |
z boku: zęby powinny kontaktować w tzw. triadach (czyli ząb górny trafia miedzy dwa dolne), umożliwia to prawidłową funkcję żucia. |
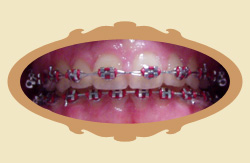
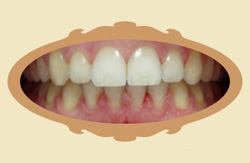 |
 |
| Przykład: Prawidłowe ustawienie zębów - widok z przodu - efekt leczenia wady aparatem stałym (20 miesięcy) | Przykład: Prawidłowe ustawienie zębów - widok z boku - efekt leczenia wady aparatem stałym (20 miesięcy) |
1.31.Kiedy należy zgłaszać się do ortodonty (dzieci i dorośli)
Można wskazać na pewne objawy, które powinny skłonić pacjenta do odwiedzenia gabinetu ortodontycznego i skonsultowania się z lekarzem specjalistą. Objawy te są nieznacznie różne dla dzieci i dla osób dorosłych, i tak odpowiednio:
Jakie objawy u dziecka wskazują na potrzebę konsultacji ortodontycznej:
- asymetria w rysach twarzy
- szkodliwe nawyki (np. ogryzanie paznokci, ołówków, długopisów, ssanie palca, smoczka) (przykład)
- wada wymowy (przykład)
- oddychanie ustami
- dysfunkcja języka (przykład)
- stale otwarta buzia
- przedwczesna utrata zębów mlecznych (najczęściej na skutek powikłań próchnicy)
- nadmiernie wysunięta lub cofnięta bródka
- nieprawidłowe uszeregowanie zębów: nadmierne stłoczenia lub szpary między zębami
Jakie objawy u osoby dorosłej wskazują na potrzebę konsultacji ortodontycznej:
- zgrzytanie zębami
- ścieranie się zębów
- odsłanianie się szyjek zębów
- stłaczanie się zębów
- nadmierne odkładanie się kamienia
- niezadowalająca kosmetyka w postaci stłoczeń, obrotów zębów, szpar
Na stronie poświęconej leczeniu ortodontycznemu można zobaczyć zdjęcia przykładowych objawów kwalifikujących pacjenta do konsultacji ortodontycznej.
1.32.Czy mogę piaskować zęby jeśli mam założony aparat stały?
Zęby można a nawet trzeba piaskować ze względów higienicznych. Przeciwskazaniami dla piaskowania mogą być choroby przyzębia w aktywnej fazie (paradontoza) z objawem w postaci zapalenia przyzębia.
1.33.Czy do czyszczenia zębów można stosować irygator jeśli mam założony aparat stały?
Można, stosowanie irygatorów to jeden ze skuteczniejszych sposobów na poprawę higieny jamy ustnej.
1.34.Czy do aparatu stałego można dostawić sztuczny ząb?
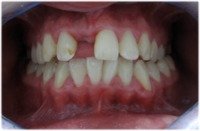
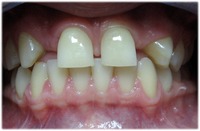
Zdarza się, że pacjenci nie mają zęba (zębów) w odcinku przednim, a wymagają leczenia ortodontycznego. W takich przypadkach do aparatu stałego można dołączyć brakujący ząb (zęby), odtwarzając natychmiast ciągłość łuku zębowego. Oto zdjęcia, które ilustrują takie przypadki:
|
przed leczeniem: brak zębów, |
w trakcie leczenia: sztuczne zęby dołączone do aparatu. |
 |
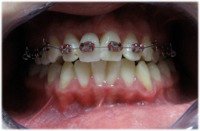 |
| brak jedynki | dostawiona sztuczna jedynka |
 |
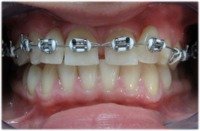 |
| brak dwójek | dostawione sztuczne dwójki |
1.35.Po co robi się zdjęcia rentgenowskie (RTG)?
Do wykonania zdjęcia RTG muszą być wskazania. Nie robi się go bez powodów. PTO (Polskie Towarzystwo Ortodontyczne) zaleca wykonywanie zdjęć rentgenowskich według wskazań lekarskich przed, w trakcie i na koniec leczenia ortodontycznego. Ocenia się na nich stan zębów (próchnica, uszkodzenie wierzchołków korzeni, choroby tkanek okołowierzchołkowych), stan wyrostka zębodołowego, uszeregowanie zębów, rysy twarzy, profil. Pacjenci czasem nie chcą wykonywać zdjęć np. z obawy przed promieniowaniem, ale obecnie w nowych aparatach cyfrowych dawki promieniowania są bardzo niewielkie a czas naświetlania minimalny. Zdjęcia dostarczają cennych informacji pozwalających uniknąć ew. powikłań i zakończyć leczenie z optymalnym efektem.
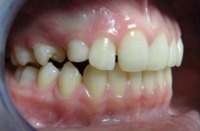
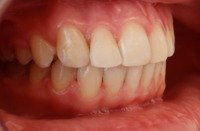
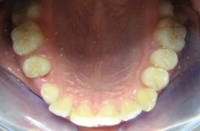
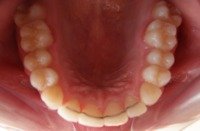
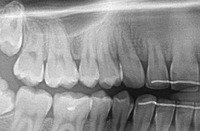
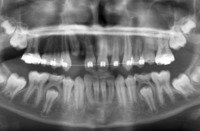
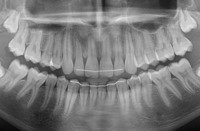
1.36.Czy zdarza się, że ząb może nie wyrosnąć?
Tak, zdarza się, że niektóre zęby (najczęściej trójki górne) nie wyrastają, pozostając w kości. Są to tzw. zęby zatrzymane. Można wtedy, przy pomocy aparatu ortodontycznego próbować sprowadzać je do łuku zębowego. Patrz przykład:
|
przed leczeniem: Zatrzymane zęby: trójka i czwórka stałe. Przetrwała trójka mleczna |
po leczeniu: Zatrzymane zęby wprowadzone do łuku. Usunięta trójka mleczna. |
 |
 |
|
|
|
 |
 |
|
|
|
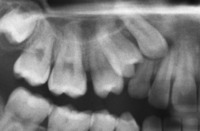 |
 |
|
|
po leczeniu: Zatrzymany ząb wprowadzony do łuku. |
 |
 |
 |
 |
1.37.Czy to prawda, że zamki samoligaturujące są lepsze?
Opinie są różne. Badania niezależnych autorów, lekarzy klinicystów, tego nie potwierdzają. ("Fundamentals of Orthodontic Bracket Selection" John C. Bennett)
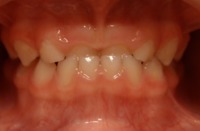
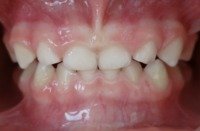
1.38.Od jakiego wieku zakłada się aparaty ortodontyczne?
Bardzo różnie. Wszystko zależy od wady i możliwości współpracy z małym pacjentem. Są wady, które należy leczyć możliwie wcześnie, np.: odwrotne zachodzenie siekaczy, zgryzy krzyżowe
Przykład, pacjentka lat 2:
|
przed leczeniem: Odwrotne zachodzenie siekaczy |
po leczeniu: Poprawa zachodzenia siekaczy |
 |
 |
1.39. Czy przy brakach zębów u osób dorosłych można zakładać aparaty ortodontyczne?
Tak. Nawet przy brakach zębów, gdy jest wada zgryzu (np. szpary między zębami) przesuwa się istniejące zęby tak, by przygotować pacjenta do późniejszego leczenia protetycznego (uzupełnienia brakujących zębów)
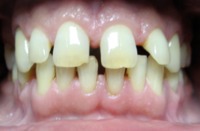
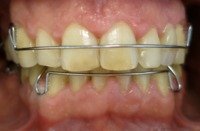
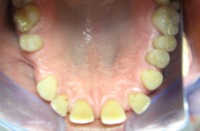
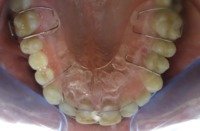
Przykład, pacjent lat 47:
|
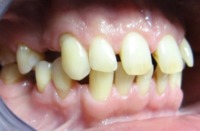
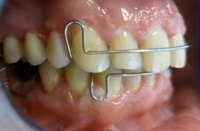
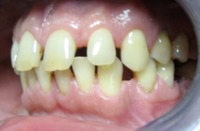
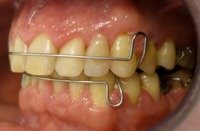
przed leczeniem: Braki zębów, szpary między zębami |
po leczeniu: Pacjent z płytkami retencyjnymi z dostawionymi brakującymi zębami |
 |
 |  |
 |
 |
 |
 |
 |
1.40. Co po zdjęciu aparatu?
Od wielu lat lat dużą uwagę przywiązuje się do utrzymania efektów leczenia. Po zdjęciu aparatu istnieje ryzyko nawrotu wady i zależy ono od wielu czynników m.in.: rodzaju wady, stopnia jej nasilenia, czasu leczenia, wieku pacjenta, osiągniętych efektów leczenia. Aby zapobiec niepożądanym przesunięciom zębów tzw. recydywie stosuje się różne rodzaje zabezpieczeń. Są to: retainery (różne typy), płytki retencyjne, szyny retencyjne. Etap leczenia retencyjnego planowany jest indywidualnie dla każdego pacjenta jeszcze przed podjęciem właściwego leczenia i omawiany na " planie leczenia". Zlekceważnie retencji może skutkować nawrotem wady.
1.41. Aparat ortodontyczny a rezonans magnetyczny
Noszenie aparatu ortodontycznego nie zawsze jest przeciwwskazaniem do wykonania badania MR. Kilka faktów należy jednak rozważyć. Są to głównie: bezpieczeństwo pacjenta podczas badania oraz wpływ elementów aparatu na powstanie artefaktów uniemożliwiających prawidłową interpretację badania. Bezpieczeństwo związane jest ze zwiększeniem temperatury metali czy ew. przemieszczeniem elementów aparatu. Ważne jest jaki obszar ciała ma być diagnozowany, jaki rodzaj aparatu pacjent nosi (ruchomy, wyjmowany, stały, jaki jest skład chemiczny i właściwości fizykochemiczne), jakim aparatem będzie wykonywane badanie MR. Pacjent leczony ortodontycznie powinien skontaktować się ze swoim lekarzem ortodontą przed wykonaniem badania MR. Może się bowiem okazać, że wymaga on odpowiedniego przygotowania.
1.42. Czy z aparatem ortodontycznym można wykonywać zabiegi z zakresu medycyny estetycznej?
Wskazania i przeciwskazania do wyżej wymienionych zabiegów ustala lekarz wykonujący te zabiegi. Po niektórych technikach korekty czerwieni wargowej, tzw. powiększeniu ust, mniej odsłania się w uśmiechu górne zęby - a to dodaje lat i zaburza estetykę uśmiechu. Warto o tym wiedzieć decydując się na ten zabieg.
2. Rodzaje aparatów i sprawy techniczne:
2.1. Czy można samemu naprawiać aparat?
Absolutnie nie powinno się samemu reperować aparatu. Samodzielna, nieprawidłowa próba naprawienia aparatu może powodować jego wadliwe działanie a co się z tym wiąże, może szkodzić zębom zamiast je leczyć. Zawsze w przypadku awarii należy skontaktować się z lekarzem.
2.2. Co wpływa na przebarwienie ligatur?
Na przebarwienie ligatur (w niektórych aparatach ortodontycznych również innych ich elementów) wpływają te produkty spożywcze, które zawierają silne barwniki. Mogą to być:
- owoce lub warzywa:
- czerwone buraki, czerwona papryka (ostra i słodka), wiśnie, czarne porzeczki, jagody, aronia
- napoje:
- kawa (nawet z mlekiem), herbata (wszystkie gatunki, nie wyłączając zielonej), cola, soki z owoców wymienionych powyżej, czerwone wino
- sosy zawierające barwiące składniki:
- z dodatkiem curry (lub kurkumy), sojowy, chili, tabasco, lub inne zawierające wymienione powyżej barwiące warzywa lub owoce
- barwione słodycze:
- żelki, cukierki, lody i lizaki (zwłaszcza te barwiące język)
Do przebarwień przyczynić się może palenie tytoniu.
Zamki i łuk najczęściej nie ulegają przebarwieniom, może się jednak pojawić na nich nalot spowodowany wymienionymi powyżej czynnikami.
2.3. Do czego służy wosk?
Wosk służy do zabezpieczania ostrych elementów aparatu, po to aby nie powodowały podrażnienia śluzówki jamy ustnej. Nie stosuje się go zawsze ale tylko w uzasadnionych przypadkach. Jeśli po założeniu aparatu czujesz, że pewne jego elementy ocierają śluzówkę (najczęściej są to okolice pierścieni lub zamki na zębach ustawionych bardzo nieprawidłowo) należy użyć wosku, naklejając go na te elementy aparatu, które powodują te podrażnienia. Jeśli wosk się zetrze (zmyje, zje) nakładamy go ponownie.
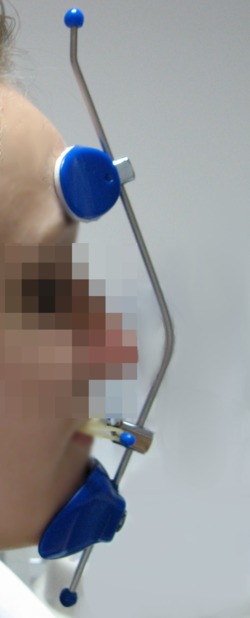
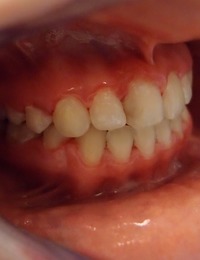
2.4. Co to jest maska twarzowa?
Maska twarzowa jest to typ aparatu zewnątrzustnego o działaniu ortopedycznym. Stosowany jest w celu wysunięcia do przodu łuku górnego (kiedy szczęka, łuk górny, są za małe lub cofnięte w stosunku do łuku dolnego).
|
przed leczeniem: |
z maską twarzową: |
po leczeniu: | 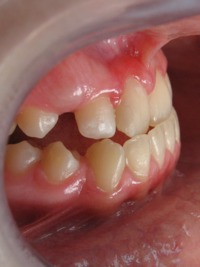 |
 |
 |
Maska twarzowa często stosowana jest z aparatem typu hyrax.
|
przed leczeniem |
z hyraxem | 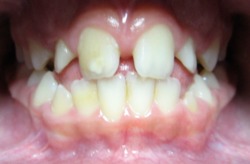 |
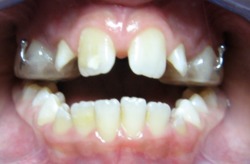 |
|
z aparatem stałym |
po leczeniu | 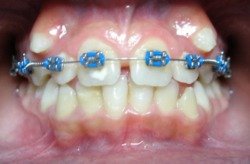 |
 |
2.5. Co to jest pendex
Pendex, Pendulum są to aparaty służące do dystalizacji zębów trzonowych w szczęce. Celem ich zastosowania jest dotylne przemieszczenie górnych zębów w celu uzyskania miejsca dla kolejnych wyrzynających się zębów stałych.
przykłady zastosowania pendexu:
| 1. Całkowity brak miejsca dla kła górnego. | 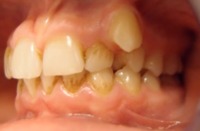 |
| 2. Kieł górny całkowicie poza łukiem. | 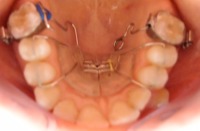 |
| 3. Zdystalizowany trzonowiec, odzyskane miejsce w łuku. | 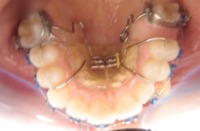 |
| 4. Zdystalizowny trzonowiec i przedtrzonowce, kieł w łuku. | 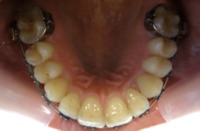 |
| 5. Kieł wprowadzony do łuku | 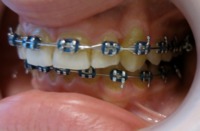 |
2.6. Co to jest utrzymywacz przestrzeni
Utrzymywacz przestrzeni jest to aparat, który służy zachowaniu miejsca dla zęba, zapobiega niepożądanym migracjom sąsiednich zębów w łuku. Stosuje się go w różnych przypadkach, np: po przedwczesnej utracie zęba mlecznego a przed wyrznięciem stałego lub po usunięciu zęba stałego a przed wykonaniem uzupełnienia protetycznego.
